陆国平 上海交通大学医学院附属瑞金医院心内科
高血压是冠心病的独立危险因素,高血压患者发生冠心病的危险性是血压正常者的2~5倍。血胆固醇(TC)与动脉粥样硬化疾病同样密切相关。流行病学研究表明,高胆固醇血症与人群中冠心病的发病率和死亡率呈显著正相关,总胆固醇(TC)水平升高1%,冠心病发病危险将增加2%。
高胆固醇血症和高血压并存对冠心病发病危险性的作用不是单纯的叠加效应,而是协同甚或乘积效应。而危险因素的干预对于心血管疾病(CVD)防治也不是单纯的叠加效应,当血压降低10%、同时血清TC降低10%时,CVD发病率可降低45%。
ASCOT降压分支研究(ASCOT-BPLA)比较以氨氯地平和以阿替洛尔为基础治疗的两组患者的结果显示,与后者(阿替洛尔+苄氟噻嗪)相比,以氨氯地平为基础的治疗组(氨氯地平+培哚普利)主要终点事件(非致死性MI及致死性冠心病)减少10%;致死和非致死性脑卒中减少23%;心力衰竭减少16%。
ASCOT降脂分支研究(ASCOT-LLA)显示,降压联合降脂治疗较单纯降压治疗可使主要终点事件(致死性冠心病和非致死性MI)率显著降低36%(图1),次要终点事件(脑卒中)率显著降低27%。ASCOT-LLA有力地证明,高血压患者在积极降压基础上联合降脂治疗能进一步显著降低MI和脑卒中风险,控制血压联合降脂治疗能够获得额外的益处。
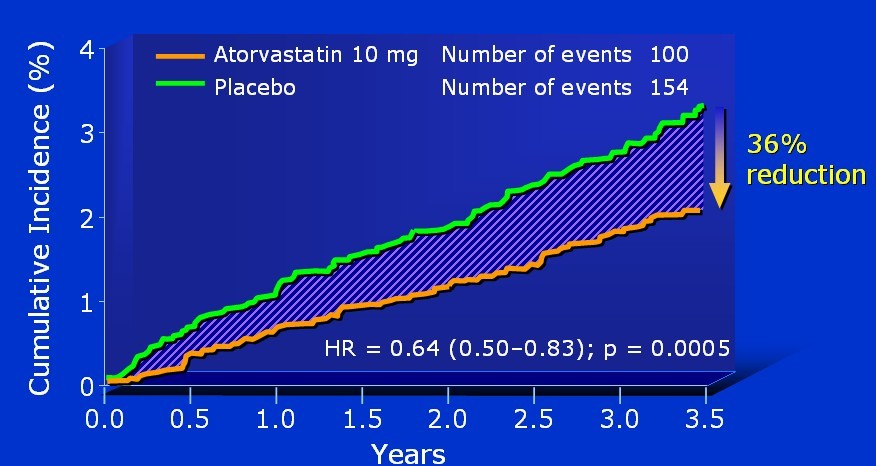
图1. ASCOT- LLA:降压联合降脂使主要终点显著降低36%
此外,ASCOT-LLA结果分析还显示,与基于氨氯地平的降压方案加安慰剂相比,基于氨氯地平的降压方案联合阿托伐他汀组的主要终点事件(致死性冠心病和非致死性MI)减少53%,脑卒中减少31%;与基于阿替洛尔的降压方案加安慰剂相比,基于阿替洛尔的降压方案联合阿托伐他汀组的主要终点事件仅下降16%,脑卒中减少24%。与高血压患者既不接受降压治疗也不接受降脂治疗相比,同时采用降压(不同方案)和降胆固醇(方案相同)治疗对冠状动脉和脑卒中事件的联合效应是:基于氨氯地平的降压方案可使冠脉事件减少64%,脑卒中事件减少65%;而基于阿替洛尔的降压方案,冠脉事件和脑卒中事件分别降低30%和55%。显然,以氨氯地平为基础的降压方案临床获益更大。可见,在降胆固醇方案相同时,基于氨氯地平的降压方案临床获益显著高于基于阿替洛尔的降压方案,这将成为高血压治疗的现代策略之一。
对ASCOT-LLA的分析还发现,CCB(氨氯地平)+ACEI(培哚普利)的降压方案联合阿托伐他汀的效果明显优于b受体阻断剂(阿替洛尔)+利尿剂(苄氟噻嗪钾)+安慰剂(无阿托伐他汀),前者致死性冠心病和非致死性MI的相对危险降低48%,致死和非致死性脑卒中相对危险下降44%。可见,以氨氯地平为基础的降压治疗联合阿托伐他汀的高血压综合危险控制策略对心血管预后的改善具有明显作用。
ASCOT-LLA研究在随访3.3年后,除阿托伐他汀的疗组继续治疗外,原安慰剂组患者亦开始接受阿托伐他汀10 mg/日治疗,并延长随访2.2年,此即ASCOT-LLA延长期研究。结果显示,原阿伐他汀治疗组患者与原安慰剂组后接受阿伐他汀治疗者相比,致死性冠心病和非致死性MI发病率仍下降36%,致死或非致死性脑卒中仍显著降低23%,表明他汀类药物的获益早大于晚。
2007年中国成人血脂异常防治指南指出,高血压等同于缺血性CVD其他3个危险因素[包括吸烟、早发缺血性CVD家族史(男性<55岁,女性<65岁)、年龄(男性≥45岁、女性≥55岁)及肥胖等]的集合,若高血压患者LDL-C≥160 mg/dL,或其LDL-C在130~159 mg/dL且伴有另一危险因素,则属于中危人群,LDL-C的治疗目标值应<130 mg/dL;若高血压患者LDL-C≥160 mg/dL且伴有另一危险因素,则属于高危人群,LDL-C的治疗目标值应<100 mg/dL。该指南同时指出,高血压患者若合并危险因素≥3个,其LDL-C的目标值应<100 mg/dL(2.6 mmol/L)。
高血压患者同时合并有高胆固醇血症危险因素时,其CVD危险将显著升高。同时治疗高血压和高胆固醇血症可有更多获益,降胆固醇方案相同时,以氨氯地平为基础的降压方案临床获益显著高于以阿替洛尔为基础的降压方案。联合降压及降胆固醇治疗,阿托伐他汀尽早使用获益更多。对大部分高血压患者,其LDL-C应<130 mg/dL,LDL-C<100 mg/dL也是其合理选择。